OÄ Dr. Sigrid Apostol
1. Medizinische Abteilung mit Gastroenterologie, mit Ambulanz, KH Hietzing mit NZ Rosenhügel, Wien
FACT-BOX
- Mitte 50-jähriger Mann mit kompliziert verlaufendem M. Crohn
- Restdünndarmlänge nach mehreren Darmresektionen: 65 cm
Vor Therapie mit Teduglutid:
- Gewicht: 50 kg, massive Einschränkung der intestinalen Resorption (Xyloseausscheidung 3,9 %)
- Erhöhter Kalorienbedarf, wiederholte Elektrolytentgleisungen, und Exsikkose
- Tägliche parenterale Ernährung und Flüssigkeitssubstitution
Nach Therapie mit Teduglutid:
- Absinken der Stuhlfrequenz auf zweimal täglich
- Zunahme der Harnmenge
- Körpergewichtszunahme auf 70 kg
- Anstieg der Xyloseausscheidung auf 7,4%
- Zunächst Pausierung der parenteralen Ernährung an 1–2 Tagen
- Dann erfolgreiches Absetzen der parenteralen Ernährung
Ein Patient, geboren Mitte der 1960er-Jahre, wurde Ende des Jahres 2013 erstmals wegen Bauchschmerzen und Durchfall an der Ambulanz für chronisch-entzündliche Darmerkrankun gen (CED) im Krankenhaus Hietzing vorstellig.
Kompliziert verlaufender Morbus Crohn seit 2013
Bereits 1991 war im Zuge einer Appendektomie ein M. Crohn des terminalen Ileums diagnostiziert worden. Im Jahr 1995 machte ein entzündlicher Pseudotumor eine Ileocoecalresektion notwendig, bei der 12 cm Dünndarm und 90 cm Dickdarm entfernt wurden.
In der letzten Zeit war der Patient nicht mehr regelmäßig zur Kontrolle gewesen und er hatte die verordnete Dauermedikation mit Azathioprin nicht mehr eingenommen. Die Untersuchungen ergaben eine Anastomosenstenose, die endoskopisch dilatiert wurde. Postinterventionell wurde erneut eine Therapie mit Budesonid und Azathioprin gestartet. Die Symptome des Patienten besserten sich rasch und er erreichte eine klinische Remission mit steigendem Gewicht, Schmerzfreiheit und Normalisierung der Stuhlgänge. Das initial erhöhte Calprotectin sank. Während der nächsten 1,5 Jahre blieb der Patient von gastrointestinaler Seite beschwerdefrei.
Entwicklung eines Kurzdarmsyndrom nach ausgedehnter Dünndarmresektion 2015
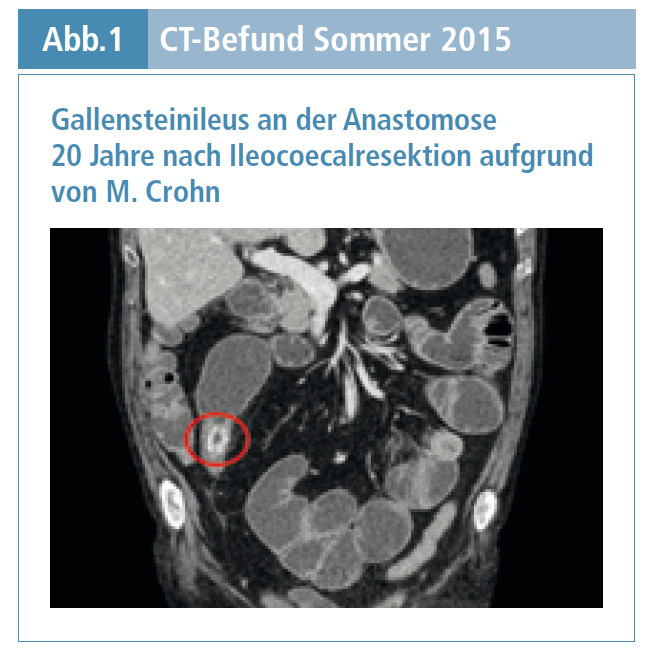
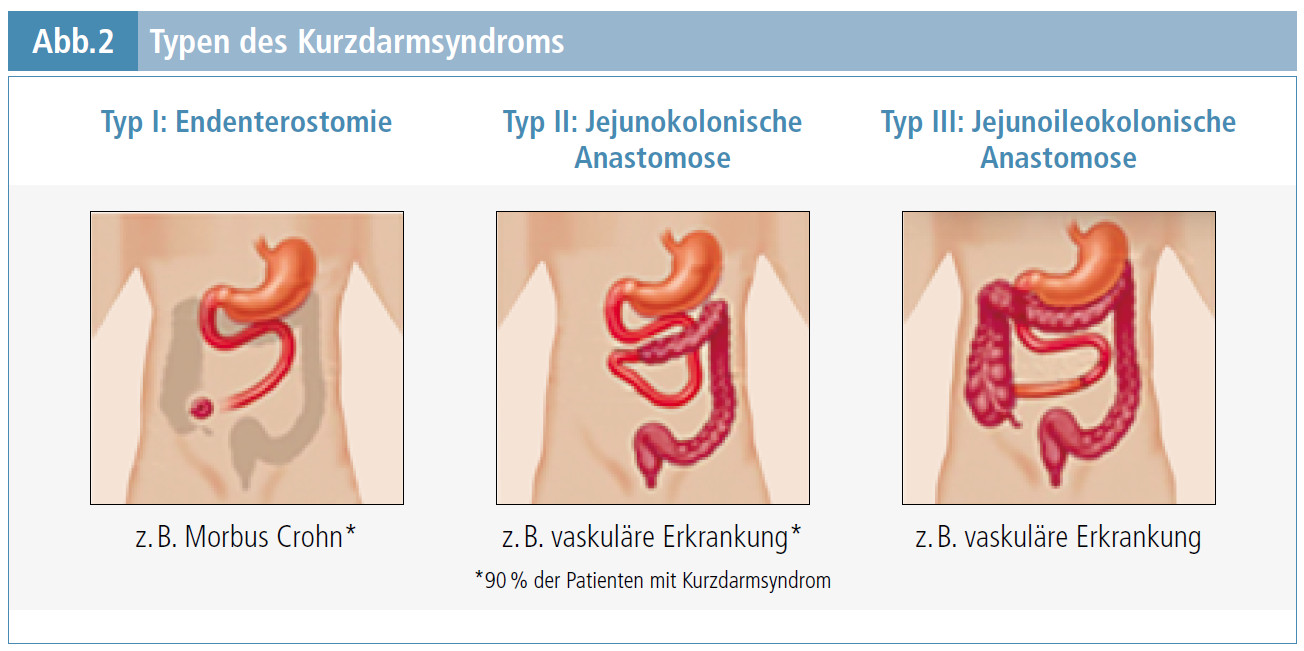
Im Sommer 2015 traten Bauchschmerzen, akutes Erbrechen und Obstipation auf. Im Akut-Computertomogramm (CT) zeigte sich ein Gallenstein ileus an der Anastomose (Abb. 1), der eine Ileoascendostomie erforderlich machte. Postoperativ kam es zu rezidivieren den Blutungen und Infektionen, multipler Fistulierung im Dünndarm und einer Wundheilungsstörung, die schließlich eine erweiterte Hemikolektomie rechts mit ausgedehnter Dünndarmresektion und Ileostomaanlage, Hautresektion und Bauchdeckenverschluss mit VAC (vacuum assisted closure)-Anlage nach sich zogen. Der Patient musste sich wiederholten VAC Wechseln unterziehen und erlitt wiederholte Bakteriämien und Elektrolytentgleisungen. Er entwickelte ein Kurzdarmsyndrom Typ II nach Messing (Abb. 2) (1) mit einer Restdünndarmlänge von 100 cm. Am Ende des über dreimonatigen Krankenhausaufenthalts betrug sein Gewicht nur mehr 45 kg bei einer Größe von 185 cm (Body Mass Index [BMI] 13). Der Patient wurde mit einem Port-a-Cath (PAC) und heimparenteraler Ernährung versorgt und zunächst in die Kurzeitpflege und in weiterer Folge nach Hause entlassen.
Weitere Dünndarmresektion 2016 mit Restdünndarmlänge 65 cm
Im Frühjahr 2016 kam es zu einer erneuten Verschlechterung aufgrund eines mechanischen Dünndarmileus bei Stenosierung und Fistulierung im Bereich des Ileostomas. Im Zuge der operativen Sanierung mussten erneut 35 cm Dünndarm reseziert werden, sodass die Restdünndarmlänge nur mehr 65 cm betrug. Mittels Jejuno transversostomie und intestinaler Rekonstruktion konnte allerdings die Darmkontinuität wiederhergestellt werden. Zum Entlassungszeitpunkt betrug das Gewicht des Patienten 50 kg, er erhielt täglich heimparenterale Ernährung via PAC. Im weiteren Verlauf entwickelte der Patient wiederholte PAC-Infektionen mit Enterococcus faecalis und Candida glabrata , den Haupterregern Katheter-assoziierter Bakteriämien. (2) Im Rahmen der erneuten stationären Aufnahmen wurde der PAC explantiert und ein tunnelierter Hickman-Katheter implantiert, der weiterhin mit Taurolock geblockt wurde, um das Infektionsrisiko zu minimieren.
Einstellung auf Teduglutid (Revestive®) im Juni 2017
Der Patient nahm langsam an Gewicht zu. Der er höhte Kalorienbedarf, wiederholte Elektrolytentgleisungen und Exsikkose erforderten weiter hin i. v. Flüssigkeitssubstitution und parenterale Ernährung. Aufgrund der stabilen Remission des M. Crohn war keine erneute immunsuppressive Therapie nötig. Zur Einschätzung der intestinalen Resorptionsfähigkeit wurde die D-Xyloseausscheidung im Harn bestimmt. Die Xyloseausscheidung von nur 3,9 % verwies auf eine massiv eingeschränkte intestinale Resorption. Basierend darauf fiel die Entscheidung für eine Therapie mit dem GLP-2-Analogon Teduglutid (Revestive® 0,05 mg/kg/KG s. c.). Behandlungsbeginn war Sommer 2017, also 14 Monate nach Wiedererlangen der Darmkontinuität. Der Patient sprach sehr gut auf das GLP2-Analogon an. Die Stuhlfrequenz sank im Verlauf auf zweimal täglich und die Harnmenge nahm zu. Auch das Körpergewicht stieg langsam aber kontinuierlich an und erreichte schließlich ein Maximum von 70 kg (BMI 20). Die parenterale Ernährung konnte an 1–2 Tagen/Woche pausiert und schließlich auf jeden zweiten Tag reduziert werden. Calprotectin im Stuhl war negativ und es waren keine Entzündungszeichen nachweisbar.
Explantation des Hickman-Katheters, Pausierung der heimparenteralen Ernährung
Drei Monate nach Behandlungsbeginn mit Teduglutid entwickelte der Patient massive Rückenschmerzen, die von einer Candidaglabrata -assoziierten Spondylodiscitis hervorgerufen wurden. Da die Blutkulturen aus dem Zentralvenenkatheter (ZVK) negativ waren, wurde der Katheter vorerst belassen und eine dreimonatige antimykotische Therapie mit Amphotericin B verabreicht. Im Frühjahr 2018 erfolgte bei Fieber und Schüttelfrost erneut eine stationäre Aufnahme. Es wurde eine Katheter-assoziierte Bakteriämie mit Enterobacter cloacae nachgewiesen, weshalb der Hickman-Katheter explantiert werden musste. Da sich der Ernährungszustand des Patienten bereits so positiv entwickelt hatte und Nierenwerte und Elektrolyte stabil waren, wurde vorerst kein neuer ZVK implantiert und die heimparenterale Ernährung pausiert.
Erfreulicherweise verlief dieser Auslassversuch sehr zufriedenstellend. Das Körpergewicht und die Harnausscheidung blieben stabil. Bis zum heutigen Zeitpunkt entwickelt sich die Situation des Patienten unter laufender Therapie mit Teduglutid sehr positiv.
REFERENZEN:
(1) Messing B et al., Gastroenterology 1999; 117:1043– 50
(2) Tribler S et al., Am J Clin Nutr 2018: 107:743–53